Сравнителен анализ на онкологичните резултатите от радикална ретропубична и робот-асистирана
Днес, радикална простатектомия е основното лечение за локализиран рак на простатата (СПС) [1]. Смъртността от това заболяване в продължение на 15 години от радикална простатектомия е 7-20%. Така оцеляване без биохимичен рецидив по време на същия период на наблюдение може да достигне 75% [2, 3]. Трябва да се отбележи, че тези данни са получени от наблюдението на пациенти, подложени на открито радикална ретропубична простатектомия (RRP), направено в редица големи европейски болници. Въпреки това, днес в САЩ и Западна Европа, повечето от тези операции са извършени с помощта на роботизирана система DaVinci [4].
Радикална простатектомия, независимо от неговото изпълнение изкуство, има за цел пациентът да се отървете от злокачествено заболяване на простатната жлеза и е в действителност, онкологични операции. Ето защо анализът на резултатите от операция на рак е най-голям интерес за оценка на ефективността на различни хирургични техники. Има редица формални критерии за оценка на ефективността на рак - фиксиране на положителни хирургични граници (PCCs), биохимични повторение, като цяло и рак на специфични оцеляване [5].
Ние извършихме сравнителен анализ на ефективността на радикален робот-асистирана простатектомия (RARP) и радикална ретропубична простатектомия (RRP) в горните критерии.
МАТЕРИАЛИ И МЕТОДИ
Фигура 1 показва разпределението на пациенти съгласно първоначалната оценка на злокачественост Gleason система за класифициране.
И в двете групи, по-голямата част от пациентите преди операцията имаше Gleason отбележи 3 + 3 = 6, и само 6% от пациентите във всяка група общ резултат надхвърли 8 в различни комбинации от първичен и вторичен резултат.
индикация рак майор, отразяващ разпространението на неопластични лезии е етап съгласно заболявания TNM системата. Фигура 2 показва разпределението на пациенти съгласно предоперативно изложени стадии на заболяването в проценти в двете групи. Няма статистически значима разлика в този индекс между групите (р = 0.013).
Таблица 1. Общи характеристики на пациентите групи RARP и ЕРА, включени в проучването

Фиг.1. простатата Gleason предоперативните показатели на рак на злокачествено заболяване
RARP група и ЕРА като процент
Статистическият анализ е извършен с помощта на SPSS софтуер. За да се потвърди използването на параметрични статистически методи за целия набор от наблюдения изчисляват коефициентите на асиметрия и ексцес. Когато правилните условия за приложимостта на параметричните използваните статистически методи Pearson и студент, в противен случай - критериите за Колмогоров-Смирнов и Mann-Whitney. общата преживяемост без заболяване от пациентите в групи от изследването се изчислява по метода на Kaplan-Meier.
Разпределението на пациентите от стадий на болестта, актуализиран след радикална простатектомия, показан на фигура 3 и таблица 2.
Сравнителен анализ на следоперативната етап на заболяването разкрива данни за самоличност и в двете групи. Това за пореден път доказва от факта, че няма официални критерии за подбор на онкологична оперативно лечение на локализиран рак на простатата. И двете сравнявани хирургични техники могат да бъдат предлагани на пациент с рак на простатата, според признат локализиран предоперативен преглед. Ограничения отнасят само при пациенти с анамнеза за сърдечно състояние и значително процес лепило в коремната кухина, в която има противопоказания за процедури трансабдоминален условията за достъп на пневмоперитонеум.

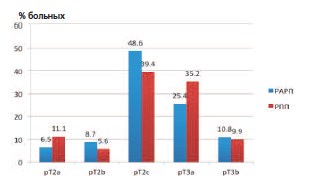
Фиг. 2. Предварително оперативен етап рак на простатата в групи RARP и ЕРА като процент
Фиг. 3. Разпределение на групи пациенти RARP и PFR от стадия на болестта, да се актуализират след операцията
Таза лимфаденектомия (TLAE) е около една трета от пациентите извършват независимо от процедурата на работа, тъй като указания за универсален TLAE (таблица. 3). Ние сме пускането на показанията за тази операция въз основа на Номограмата Partin. Ако в съответствие с вероятността за номограма на лимфен по-малко от 2% и признаци на таза лимфаденопатия в MRI отсъства лимфаденектомия се провежда. Променено лимфаденектомия (зона затварящия ямка) се провежда при всички пациенти с вероятност на лимфен възел от 2 до 10%. Разширен лимфаденектомия прилага при вероятност поражение повече от 10%. Честотата на метастази на лимфен възел (N1) варира в рамките на 1% от всички операции, които се очаква при пациенти с първоначално локализирана форма на болестта. Не са открити статистически значими разлики в честотата на лимфен възел групи RARP и PFR (р = 0,33).
Малко по-малко оптимистична картина се наблюдава при анализа на честотата на наличие на екстрапростатни инвазия (ИИП) и семенно мехурче инвазия. са достъпни само в 3-5 дни след радикална простатектомия Тези данни. Това е колко време обикновено се изисква за патологът да сключи формулировката. Преди самата операция, диагнозата се базира на резултатите от ядрено-магнитният резонанс и мултифокална биопсия на простатата, които не могат да отговорят на въпроса за разпространението на тумор - в материала не съдържа тъканни проби paraprostaticheskoy. EPI рак на простатата, записана в 25.4% от пациентите в RARP и 35,2% в групата PFR. Семенния везикул инвазия се записва в 10,8% и 9,9% от пациентите в RARP и ЕРА, съответно (Таблица. 4). Тези данни са сравними, статистически значими разлики между тях.
Следващата фигура, която се подлага на сравнителен анализ в хода на тази работа - честотата на положителните хирургични маржове и технически дефекти. Ние предлагаме да се въведе нов термин - "техническа неизправност" (TD) в списъка на стандартните параметри, описани по-патологично изследване след радикална простатектомия. Под "техническа неизправност" ние предлагаме да се разбере ситуацията, когато е налице положителна хирургическа марж при липса на ИИП в областта PCC. В същото време в един и същ пациент EPI може да е на друго място, и там не могат да се определят или от Специалните условия по договора. Самата концепция за PCC е важно за прогнозата на болестта и да се определи необходимостта от последващо рак специфична терапия. Тези възможности за лечение отнася задача хормонални и / или телетерапия. Без да се оспорва този термин, ще се въведе концепцията за технически дефект за идентифициране на "качеството на работата на хирурга." Ако условия по договора е в областта на EPI - на "вина на хирурга", то не защото е в състояние да интраоперативна ekspressopredeleniya характеристики тъкан на присъствието на злокачествено заболяване, хирургът има някаква възможност да се предотврати PCCs EPI зона. Но ако Специалните условия по договора се определя EPI райони, тази "грешка" на хирурга. В нашата клиника, ние разчитаме на броя на "технически дефекти" се използва, за да подобри собствения си хирургична техника всеки един човек. Ако някой във вашата практика позволява много технически дефекти (повече от други), а след това той трябва да преразгледа своето разбиране на принципите на операция на рак, и по-внимателни, за да се извърши подбор на простатата и sosudistonervnogo лъч (подредени).
Фигура 4 показва сравнение на честотата на PCC и TD групи RARP и ЕРА. Очевидни модел, според който честотната лента RARP PCCs надвишава в групата EPA два пъти, и TD честота - три пъти (р = 0,002). РСС трета в група и RARP тримесечие на PCCs в групата EPA намира в зоната на върха на простатата. Процент изчислява относителното апикална PCC PCC общ брой на всяка група, а не от броя на пациентите в групи.
Един от основните фактори, които значително увеличават риска от РСС с RARP, е необходимостта да се поддържа целостта на анатомична невроваскуларните снопа (SOR). Ние анализирахме зависимостта на честота на поява и степен на запазване на PCCs невроваскуларните връзки в двете групи пациенти. Степента на съхранение SNP, ние оценява на базата на патолога на заключение, който описва "липса", "присъствието на частично" и "цялостно присъствие" структурни елементи RSS в Получаване отдалечен на простатата и семенните мехурчета.
В съответствие с тези формални критерии, ние въведохме понятието "частично" и "пълен спаси" SNP. Таблица 5 предоставя информация за броя на пациентите с признаци на присъствието на PCC с различна степен на безопасност RSn, и в двете групи, като процент. Трябва да се отбележи, че общият брой на пациентите в тази таблица е малко по-малко от общия брой на пациентите във всяка от изследваните групи. Причината за това - липсата на данни SNP в сключването на патолога в 37 пациента RARP групи и двама пациенти - група от PSC. Очевидно е, че независимо от степента на опазване греди PCCs 2,5 - 4 пъти по-малко, определен в PFR група. Логично е да се предположи, че по-внимателни, опазване на SNP може да бъде рисков фактор PCCs. Известно е, че запазването на конгреси на хората е много важна положителна прогностична фактор и води до значително увеличаване на дела на пациентите с реабилитиран еректилната функция и бързото възстановяване на въздържание.
Таблица 3. честотата на откриване и TLAE N1 Група RARP и PFR

Фиг. 4. Честота на PCCs и пациенти TD Група RARP и ЕРА Процентни

Фиг. 5. Kaplan-Meiré, отразявайки преживяемост без заболяване при пациенти, подложени RARP и ЕРА
Изследвахме честотата на биохимичен повтаряне на рак на простатата, определени в резултат на тримесечния мониторинг на серумните нива на PSA след операцията, извършена при всички пациенти без изключение. Средното проследяване е 38,9 месеца в групата на RARP (максимум 63,9), в групата ЕРА - 22.6 месеца (максимум 46). Съгласно решението на Международния консенсус биохимичен рецидив след хирургично лечение се счита повишени PSA ≥ 0,2 нг / мл в най-малко две последователно извършени измервания. Таблица 6 представя данни за честотата на биохимичен рецидив и в двете групи.
Последната и най-важният критерий за оценка на ефективността на лечението на пациенти с рак на простатата локализиран включени в нашето изследване е анализ на оцеляване. Въз основа на анализа на общата преживяемост и рецидив честота данни биохимичен оценка на кривите на оцеляване конструирана функции в групи и RARP PFR 4-годишен период (Фиг. 5).
Визуален анализ на графичното представяне на функциите на оцеляване конструирани, използвайки кривите на оцеляване на Kaplan-Meier, показващи мястото на приближаването паралел, в кохорти RARP и ЕРА, което показва, без значителни годишни колебания на смъртността в тези групи и идентичността на резултатите от лечението на рак.
Анализ на данните от графиката по-горе показва метода на Kaplan-Meier, както и таблица 7, трябва да признаем, самоличността на онкологичните резултати при пациенти, подложени на радикална робот-асистирана простатектомия и радикална ретропубична простатектомия.
Таблица 5. Брой на пациенти с PCC Група RARP и СИП в различна степен на опазване RSn,
Общата преживяемост на пациентите по време на проследяването е 98,2% в RARP и 98,6% - в групата ЕРА. Причините за смъртта са показани в таблица 8. Трябва да се отбележи, че нито един от пациентите не е причина за смъртта на рак на простатата.
Най-честата причина за смърт - сърдечни заболявания и по-специално инфаркт на миокарда. Ние не успяхме да се установи връзката между Глийсън резултат, стадий на заболяването, нива на PSA и възраст с причината за смъртта и живота след операцията.
Въз основа на изложеното по-горе, rakovospetsificheskaya оцеляване класификация на болестите "рак на простатата" по време на периода на наблюдение от 100% може да бъде разпозната в двете групи.
Наличието на РСС е известен рисков фактор за развитието на рецидивиращо заболяване. [5] Привържениците на роботизирана хирургия показват по-висок контрол на качеството рак при извършване RARP поради подобрена 3D визуализация [10, 11], който е особено изразен в апикалната дисекция. PSM честота варира от 6.5% до 32%, със средна стойност равна на 15%. Трябва да се отбележи, че много проучвания не показват специален протокол, според която получи материал за хистологично изследване. Междувременно, техниката за производство използва лекарства е един от факторите, които влияят на честотата на откриване на PSM. Средната стойност за положителния край на етап рТ2 е 9% (4-23%), 37% (29% -50%) - за етап Pt3 и 50% - за рТ4 стъпка. Залогът простатата връх има 5% (1-7%), предната повърхност - 0.6% (0.2 - 2%) от случаите на шийката на пикочния мехур - 1.6% от случаите (1-2%), задно повърхност на простатата - 2,6% (2 - 21%). Мултифокална положителни хирургични граници изпълнени в 2.2% от случаите (2.9%) [10, 11, 13].
Няколко проучвания са посветени на предполагаемите рискови фактори за формирането на PCC. В един от най-големите проучвания, проведени от V. Ficcara и сътр. Изследвахме положителния край на рискови фактори в група от 322 пациенти [12]. Единствените клинични предиктори на всеки вариант на PSM е обемът на простатната жлеза и тумор етап. Обширните изследвания V.R. Patel и др. който включва повече от 8000 пациенти, включително повече от 1200 пациенти с положителен хирургически марж получи потвърждава V. Ficarra и сътр. данни [12, 14].
Таблица 8. Характеристики на пациенти, които са починали в групата RARP и СИП по време на периода на наблюдение, което показва причината за смъртта